Aplastik anemi (AA)
1 Aplastik anemi nedir?
2 Belirtiler
3 Tanı
4 Klinik seyir
5 Tedavi
6 Prognoz
7 Kayıt
1 Aplastik anemi nedir?
1.1 Genel bilgiler
Aplastik anemi tıbbi manada kötü huylu (habis) olmayan bir kan hastalığıdır. Temelde kan hücresi üretiminde düşüşle sonuçlanan bir kemik işlevi bozukluğudur.
Aplastik anemiler hastalığın kökenine bağlı olmak üzere doğuştan gelen (ör. Diamond-Blackfan anemisi, Fanconi anemisi, telomeropatiler) ve edinilmiş olarak sınıflandırılır. Her iki tip de her yaşta görülebilmektedir.
Bir kemoterapi veya ışın tedavisi sonucu kan üretiminde meydana gelebilen bozukluklar aplastik anemi olarak tanımlanmaz.
1.2 Görülme (Epidemiyoloji)
Hastalığın görülme sıklığı (insidans) Orta Avrupa’da yılda 1 milyon kişide 2-3 yeni vaka olarak saptanmıştır. Buna göre aplastik anemi çok ender görülen hastalıklar sınıfında yer almaktadır. En sık 10 ila 25 yaşlar arasında ve 60 yaş üzerinde yakalanılan bu hastalığa her iki cinste aynı sıklıkta rastlanmaktadır.
1.3 Oluşum (Patogenez)
Araştırmalar, edinilmiş aplastik anemide vücudun bağışıklık sisteminin bir bölümünün hastanın kemik iliğindeki hücrelere saldırdığını ortaya koymaktadır. Bu saldırıyı lenfositlerin alt türlerinden biri gerçekleştirir ve bu öz bağışıklık süreci yeni kan hücrelerinin üretimini önler. Bazı edinilmiş aplastik anemi vakalarında hastalık kökeni ilaç ya da zehirli (toksik) maddeler (yaklaşık %20) veya virüs enfeksiyonu (yaklaşık %5) ile ilişkilendirilebilir.
Ancak edinilmiş aplastik anemi vakalarının çoğunda (yaklaşık %75) hastalığın oluşma nedeni tespit edilememektedir ve böylece hastalık idiyopatik, yani kökeni kesin olarak belirlenememiş şeklinde nitelendirilir. Öte yandan aplastik aneminin ortaya çıkışının ya da seyrinin doğuştan gelen birtakım değişikliklere bağlı olarak yaşandığı vakalar da vardır.
Yeni birtakım bilimsel araştırmalar, ilk bakışta edinilmiş aplastik anemi gibi gözüken vakaların kayda değer bir bölümünde esasında doğuştan gelip klinik olarak kendisini daha geç gösteren bir aplastik anemi türünün söz konusu olduğunu ortaya koymaktadır. Günümüzde yetişkinlerde görülen tüm aplastik anemi vakaları içinde doğuştan gelmekle beraber kendisini yetişkinliğe dek göstermeyen vakaların oranı %5-15 civarındadır. Muayene olanaklarının gelişmesi ile birlikte bu oranın da yükseleceği varsayılmaktadır. Bu bilgi tedavinin seyri açısından önemlidir, zira bu hasta grubu için önerilen tedavi, edinilmiş aplastik anemi vakalarında önerilenden farklı olmaktadır. Özellikle kök hücre nakli kapsamında anlam ifade eden bir saptamadır.
1.4 Tanı ölçütleri ve sınıflandırma
Bir hastalığı aplastik anemi olarak nitelendirebilmek için aşağıdaki ölçütlerin karşılanıyor olması gerekmektedir:
- Kemik iliğindeki hücre sayısı (hücresellik) sağlıklı kemik iliğindekinin %25’inden az olmalıdır. Bu değerlendirme kemik iliği biyopsisi ile yapılır. Hastalık yüzünden hücre üretimi azalmış (hipoplastik) veya bütünüyle son bulmuş (aplastik) olabilir.
- Kan örneğindeki hücre serilerinde farklı derecelerde azalma. İki hücre serisinde düşüklük bisitopeni, üç hücre serisinde düşüklük trisitopeni veya pansitopeni olarak adlandırılır.
- Kemik iliğinde (yeni) bağ doku oluşumu (fibrozis) gözlenmemeli, kötü huylu (habis) ya da kemiğe yabancı hücrelere rastlanmamalıdır.
- Ayrıca kan oluşumu (hematopoez) sürecinde de kayda değer hücre değişimleri (displaziler) söz konusu olmamalıdır.
- Yakın zamanda, kemik iliği işlevinde bozukluk (kemik iliği yetersizliği) yaratabilecek bir ışın tedavisi ya da kemoterapi uygulanmış olmamalıdır.
- Radyoaktif bir ışınıma maruz kalınmış olmamalıdır.
Aplastik aneminin derecelendirilmesinde kan değerleri esas alınır (bakınız Tablo 1):
- Ağır olmayan aplastik anemi = nSAA(„non-severe AA“) / orta şiddette aplastik anemi = MAA („Moderate AA“)
- Ağır aplastik anemi = SAA („Severe AA“)
- Çok ağır aplastik anemi = vSAA („very Severe AA“)
Bu derecelendirme gerek prognoz, gerek tedavi için kilit önem arz eder.
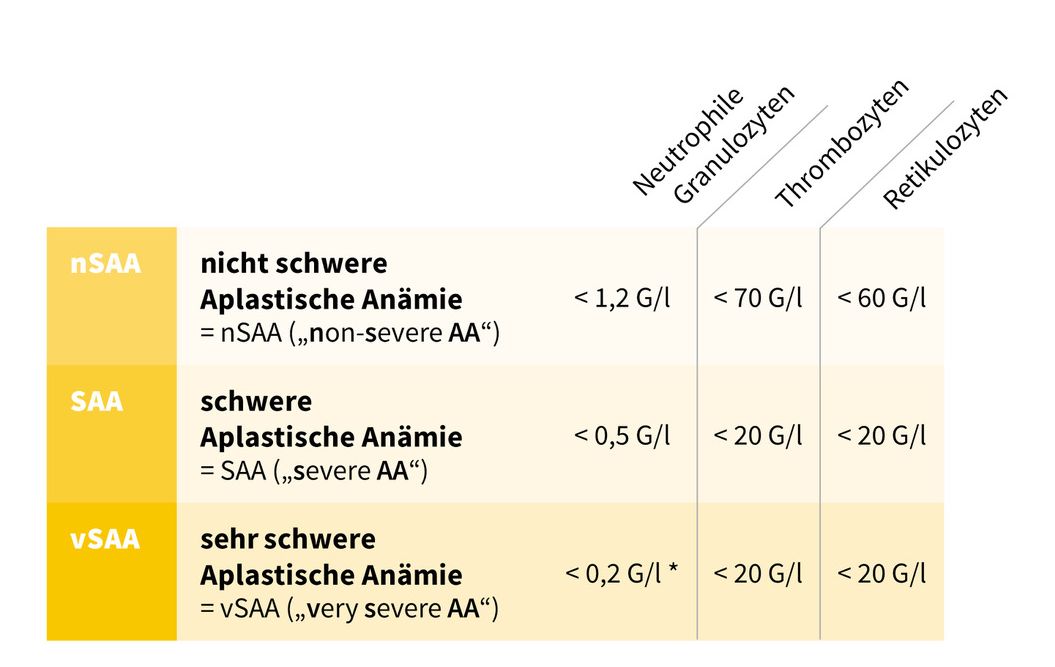
Tablo 1: Kan değerleri (kan sayımı ve kan yayma testi bulguları) temelinde aplastik aneminin sınıflandırılması. Üç ölçütten ikisinin yerine getiriliyor olması şarttır. vSAA olarak sınıflandırabilmek için granülositler < < 0,2 G/l ölçütü mutlaka yerine geliyor olmalıdır.
2 Belirtiler
2.1 Kansızlık (anemi)
Bedenimizde oksijen taşıyan alyuvarlarda (eritrositlerde) bir azalma özellikle fiziksel zorlanma sonrasında halsizlik, bitkinlik, nefes darlığı ve hatta kalp çarpıntısına neden olabilir. Ayrıca çoğu kez anemi hastalarında özellikle avuç içlerinin soluk olduğu göze çarpar. Ancak, bir solukluğun varlığının kansızlığın kanıtı olarak görmekten kaçınılmalıdır.
2.2 Enfeksiyona yatkınlıkta artış
Akyuvar (lökosit) sayısındaki azalmaya bağlı olarak vücutta enfeksiyon riski artar. Akyuvarların bir alt türü olan nötrofil granülositlerin sayısındaki düşüş sonucu vücudun savunma sisteminin de iyi çalışmadığı dikkate alındığında, bu tip bir enfeksiyon saatler içerisinde yaşamsal tehlike içerecek bir boyuta vararak bir kan zehirlenmesine yol açabilir.
Bu nedenle hastanın ateşi çıkması durumunda derhal tedavisinden sorumlu doktorla bağlantıya geçilmesi büyük önem taşır. Burada ateşin çıkmasından kasıt, kulaktan ölçülen vücut ısısının bir saat içerisinde iki defa 38 °C üzerinde ya da bir defa 38,3 °C üzerinde olmasıdır.
2.3 Kanamalar
Kan pulcuklarının (trombositlerin) sayısında bir düşüş, kan pıhtılaşmasında bir bozukluğu beraberinde getirebilir. Bu durumda diş eti kanamaları, peteşi adı verilen, derideki küçük, nokta görünümlü kanamalar ya da damarlardan doku içine kan akışı (hematom) ortaya çıkabilir. Bunlar birdenbire, yani öncesinde bir yaralanma olmaksızın da ortaya çıkabilir. Kan pıhtılaşmasında bir bozukluk söz konusu olunca en hafif kanama ya da yaralanma dahi (örn. diş hekiminde) tehlikeli olabilmektedir. İşte bu yüzden kanamalarda da vakit kaybetmeksizin hastanın tedavisinden sorumlu doktora başvurularak, özel tedbirler (ör. trombosit nakli) gerekip gerekmediğine bakılmalıdır.
3 Tanı
Yukarıda ifade edilen şikâyet ve belirtilerden birinin veya birden fazlasının görülmesi durumunda aile hekimi kan tetkikleri yapar. Bu tetkikin kan değerlerinde bir düzensizlik olduğunu ortaya koyması durumunda ise hasta uzman bir hematolog veya onkoloğa yönlendirilir.
Orada ilave bir dizi tetkikler gerçekleştirilir:
- Hastalık öyküsü (anamnez), aile öyküsü, kullanılan ilaçların detaylı bir listesi
- Fiziki muayene, ör. anemi ve kanama belirtilerine yönelik
- Hücre tetkikleri
-
- Mikroskopik diferansiyel kan sayımı
- Retikülositler
- PNH (paroksismal nokturnal hemoglobinüri) tanısı (AA vakalarının %70’ine varan bir kısmında kayda değer miktarda PNH hücresine rastlanmakta), bakınız Bölüm 4.3
-
- Klinik kimya
-
- Hemoliz verileri: özellikle LDH, haptoglobin, bilirubin
- Pıhtılaşma: Quick değeri, PTT, fibrinojen
- Karaciğer işlevi verileri: AST, ALT ve ALP
- Böbrek işlevi verileri: kreatinin, ürik asit
- Kan şekeri
- Total protein, elektroforez, immünglobulinler
- İltihap ölçütü CRP
- B12 vitamini ve folik asit düzeyleri
- Demir durumu: Ferritin. > 1000 µg/l üzerindeki ferritindüzeylerinde, aşırı demir yüklenmesine bağlı olası organ hasarlarının gerçekleşip gerçekleşmediğine bakılmalıdır.
- Virüs tanısı: Hepatit A, B, C; HIV, EBV, CMV, Parvovirüs B19
- Antinükleer ve anti-DNA antikorları
-
- Fonksiyonel tanılama
-
- Kalp ve üst batın ultrasonografisi
- Göğüs kafesi (toraks) röntgen muayenesi
- EKG
-
- Özel tetkikler
-
- Hastanın ve kardeşlerinin HLA tiplemesi
- Telomer uzunluğu ölçümü
- Başka bir „doğuştan gelen“ kemik iliği yetersizliği sendromundan şüphelenilmesi durumunda ilave tetkikler, örn. Fanconi anemisi şüphesinde kromozomal kırık testi, gen testleri.
Bir veya birden fazla kan hücresi serisinin miktarında, hızlı tüketimleri veya yıkımları için bir neden belirlenemeksizin, kayda değer bir düşüş gözlenmesi durumunda, derhal bir kemik iliği muayenesi yapılmalıdır. Bu sayede, söz konusu azalmanın bir kan üretimi bozukluğundan mı yoksa başka bir şeyden mi kaynaklandığı tespit edilebilecektir.
Bu amaçla uygulanacak kemik iliği ponksiyonu hastaneye yatış gerektirmez. Oluklu bir iğne (Jamshidi iğnesi) yardımıyla, lokal anestezi altında, genellikle hastanın leğen kemiğinden silindir şekilli minik bir parça kemik alınır (kemik iliği biyopsisi). Boyu yaklaşık 1,5 cm, çapı da 2-3 mm olan bu parça mikroskop altında incelenir ve değerlendirilir (histoloji).
Ayrıca kan, kemik iliği ve sarı kemik iliği örnekleri („kemik iliği parçacıkları“) alınıp (kemik iliği aspirasyonu) yine bir mikroskop lamı üzerinde kurutulur, boyanır ve karşılaştırmalı olarak, bütünsel değerlendirilir (sitolojik analiz).
Bunlara ek olarak kemik iliği hücreleri üzerinde yapılabilecek gen testlerinin sonuçları da ör. diğer hastalıklardan ayırıcı tanıyı kolaylaştırabilir.
Kemik iliği histolojisini çıkarmaya yönelik laboratuvar süreçlerinin her biri belirli bir süre gerektirdiği için, bütünsel bir netice alınması 1–2 hafta kadar sürebilir. Bölüm 3.1.4’teki tanılama ölçütleri ışığında iki veya üç hücre serisinin (eritrositler, lökositler, trombositler) üretiminde düşüş izlenirken, hastalıklı biçimde değişmiş hücrelerle de(ör. lösemi hücreleri) karşılaşılmıyorsa ve yakın zamanda bir kemoterapi veya ışın tedavisi uygulanmamışsa, aplastik anemi tanısı koyulabilmektedir.
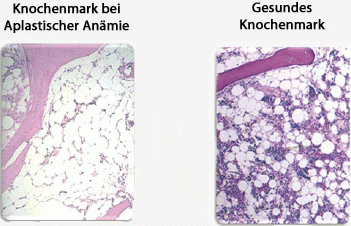
Şekil 2: Bir aplastik anemi hastasının kemik iliği örneğinin sağlıklı bir kemik iliği ile karşılaştırılması. Hastalıklı kemik iliğinde özellikle bağ dokusu ve yağ hücreleri göze çarmaktadır. Sağlıklı ilikte farklı tonlardaki küçük noktalar şeklinde izlenen kan hücreleri daha büyük boyutlardaki beyaz yağ hücrelerinden ayırt edilebilir.
Yapılacak bu çok sayıdaki tetkikle hedeflenenler:
- Vakanın bir başka hastalığı işaret etmediğini kesinleştirmek,
- Hastalığın olası nedenlerini saptamak (etiyoloji),
- Hastada mevcut aplastik aneminin derecesini belirlemek,
- Vaka prognozunu (seyrine yönelik öngörüyü) ortaya koymak.
Ağır ve çok ağır aplastik anemi vakalarında, hasta 50 yaşın altında ve bünyesi de elverişli ise, tanı koyma sürecinde doğrudan HLA tipleme adlı tetkikin de yapılmasında fayda olacaktır. Hastanın kardeşleri varsa kök hücre bağışı için uygun olup olmadıkları belirlenebilmesi icin onların da tiplemesi yapılmalıdır.
4 Klinik seyir
Özel bir tedavi uygulanmadığı koşulda yetişkinlerde aplastik anemi % 70’lere varan oranlarda ölüme yol açmaktadır.
Aplastik anemi hastalığı myelodisplastik sendrom (MDS) ya da akut myeloid lösemi (AML) hastalıklarına dönüşebilmektedir. Ayrıca kimi AA hastalarında PNH’ya özgü bir mutasyonla karşılaşılabilmektedir ki o durumda paroksismal nokturnal hemoglobinüri (PNH) belirtileri ve tedavi gereksinimi söz konusu olabilir.
5 Tedavi
5.1 Genel bakış
Ağır kemik iliği yetmezliği vakalarında kendiliğinden gelişen bir hematolojik iyileşme (spontan remisyon) gözlenemez.
Aşağıdaki vakalarda tedavi şarttır:
- Çok ağır aplastik anemi (vSAA) ve ağır aplastik anemi (SAA)
- Ağır olmayan aplastik anemide (nSAA) en az bir hücre serisinde bariz bir azalma (sitopeni) izleniyorsa ve bu eksiklik düzenli bir transfüzyon gerektiren ya da enfeksiyon veya kanamalar yoluyla risk oluşturacak bir düzeydeyse.
Henüz birkaç onyıl öncesine dek tedavi ya da uzun süreli iyileşme yönünde bir ışık yokken, günümüzde ümit verici olanaklar mevcuttur. Tedavi kapsamında iki seçenek öne çıkmaktadır: immünsupresif tedavi (İST) diye adlandırılan yöntem ve kök hücre nakli (KHN) ya da kemik iliği nakli (KİN). Bunlardan başka, belli birtakım hasta kümeleri için özel tedaviler de söz konusu olabilir. Bunların hangisinin hangi hasta için anlamlı bir seçenek olduğu, hastalığın şiddetine, hastanın yaşına ve sahip olabileceği eşlik eden hastalıklara ve nihayet bir akrabası ya da akraba olmayan olası bir kemik iliği bağışçısıyla HLA örtüşmesi (HLA uyumu) adı verilen ölçütün yerine getirilme derecesine bağlıdır.
Tedavi endikasyonu olması durumunda hastalığın ilerlemesinin ve olası komplikasyonlarının (ör. ilerlemiş anemi, enfeksiyonlar, kanamalar ve pıhtılaşma bozuklukları) önlenmesi icin tedaviye bir an önce başlanmalıdır. Bu yüzden uzman bir merkezle birlikte erken oluşturulacak bir tedavi planı büyük önem taşır.
Ağır ve çok ağır aplastik anemili hastaların tedavi süreci Şekil 3‘te görülebilir.
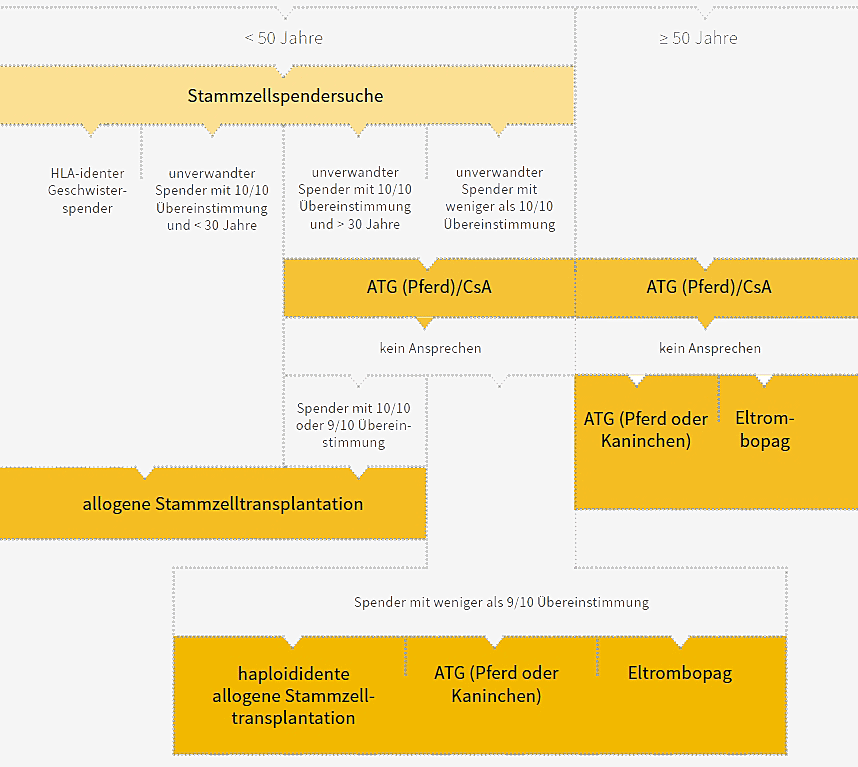
Şekil 3: Bakınız Ayrı bir sayfa. Onkopedia‘ya referans verilerek tedavi algoritmasının olabildiğince basitleştirilmiş betimlemesi.
5.2 İmmünsupresif tedavi (İST)
Antitimosit globulin (ATG) ve siklosporin (CsA)
Edinilmiş aplastik anemide vücutta mevcut bağışıklık sistemi kişinin kendi kemik iliğine saldırdığı için, çoğu vakada bir immünsupresif tedavi gündeme gelir, özellikle de aşağıdaki vakalarda:
- > 50 yaşın üzerinde olan vSAA veya SAA hastalarında
- HLA-özdeş (kardeş) bağışçısı bulunmayan hastalarda
- < 50 yaşın altında olan, ancak bünyesi zayıf durumdaki vSAA veya SAA hastalarında
- En azından bir hücre serisinde risk oluşturacak düzeyde bir sitopeni tespit edilen nSAA/MAA hastaları
İmmünsupresif tedavide çoğunlukla antitimosit globulin ve siklosporin adlı ilaçlara başvurulur. Bu tedavi kemik iliğinin bir nebze iyileşmesine (kendine gelmesine) olanak tanır. Tedavi sürecinde çoğu kez kan değerlerinde ilk olarak kısa süreli bir kötüleşme görülür ancak sonra iyileşme evresine girilir.
ATG kemik iliğine zarar veren aşırı faal T-lenfositleri yok eden bir antikordur. ATG genelde bir santral venöz kateter (SVK) yardımıyla ana bir toplardamara infüzyon şeklinde 4(–5) gün boyunca verilir. ATG tedavisi sürecinde hızlı bir trombosit yıkımı yaşanabileceğinden, tedavi süresince trombosit değerinin 30 G/l düzeyinde olduğu gözetilmeli, gerekiyorsa trombosit transfüzyonu ile bu düzeye çıkması sağlanmalıdır. Bir ATG tedavisi için hastanede 1-2 hafta kadar yatılacağı düşünülmelidir. ATG tedavisinin yan etkisi olarak döküntü ve ateş gibi alerjik tepkiler görülebilir. ATG’nin akut yan etkilerini baskılamak için hastaya kısa bir süre ilaveten bir kortizon preparatı, ör. prednizon ya da prednizolon verilir. Ayrıca belli birtakım mikropların riski arttığı için bunlara yönelik tedbirler de alınmalıdır.
Tedaviye yanıt alınmasında kilit roldeki unsurlardan biri de, bağışıklık uyarıcı maddelerin salımını baskılayan siklosporinadlı ilaçtır. CsA kullanımında gerekli hallerde dozaj yenilenerek en uygun etkiyi sağlayabilmek amacıyla düzenli kan kontrolleri yapılır. Bu bağlamda kanda 170-225 ng/ml dip düzeyi hedeflenmektedir. Etki düzeyinin değişmemesi için ilaç kullanımı çok düzenli bir biçimde, 12 saatlik sabit aralıklarla gerçekleştirilmelidir.
Bir CsA tedavisinin olası yan etkileri arasında enfeksiyonlar, böbrek işlevinin bozulması, tansiyon yükselmesi, diş eti büyümesi (gingival hiperplazi), aşırı tüylenme, kramplar, duyu bozuklukları ve titreme (tremor) sayılabilir. Yan etkiler dozaja bağlı olup genellikle CsA tedavisi sonlanınca ortadan kalkar.
CsA hap veya sıvı ilaç biçiminde en az 12 ay boyunca alınır. Tedaviye başarılı ve istikrarlı bir yanıt alınması durumunda ilacı keserken CsA dozajının yavaş yavaş, peyderpey azaltılması hastalık halinin yeniden nüks etmesini önlemek bakımından büyük önem taşır. Ancak bir kısım hastada tedavinin başarısı için daha uzun süreli, hatta sürekli CsAkullanımı da söz konusu olabilmektedir.
Yoğunlaştırılmış immünsupresif tedavi hastaların % 50-75 kadarında iyileşmeye (tam remisyon, CR) veya en azından transfüzyona bağımlılık halinin ortadan kalktığı, enfeksiyon ve kanama risklerinin ciddi derecede düştüğü belirgin bir düzelmeye (kısmi remisyon, PR) olanak tanımaktadır. Kimi hastalarda 2-4 ay, kimilerinde 6 ay içinde kan değerlerinde iyileşme gözlenmektedir. Tedavinin hedefi klinik şikâyetlerin ve risklerin sonlandırılmasıdır. Kan değerleri çoğu durumda tamamen normale döndürülememektedir, ancak bu durum tedavi hedefleri bağlamında şart da değildir.
Tedaviye yanıt alınamaması halinde immünsupresif tedavinin 4-6 ay sonra bir kez daha denenmesi önerilir.
Hastalığın nüks etmesi (residiv) durumunda immünsupresif tedavinin tekrarı düşünülebilir, zira tedaviye yeniden yanıt alma şansı %30-60 arasındadır.
Özel bir tedavi gören her hasta buna eşlik edecek bir destekleyici tedaviyi de almalıdır (bakınız Bölüm 5.5).
Alemtuzumab
Yine aynı immünsupresyon mekanizması üzerinden etkili olan başka ilaçlar da vardır. Bunlardan biri de alemtuzumab adlı, T-lenfositlere karşı etkili bir antikordur. Bu ilaç esasen kronik lenfositik lösemi (KLL) ve multipl skleroz (MS) vakalarında kullanılmakla birlikte bilimsel çalışmalar özellikle ileri yaştaki aplastik anemi hastalarında da bu ilaçla tedaviye olumlu yanıt alma oranının elverişli olduğunu ortaya koymuştur. Bu ilacın bir avantajı uygulanmasıdır, bundan dolayı deri altına, hastaneye yatış gerekmemektedir. Hastada daha önce sitomegalovirüs (CMV) tespit edildiyse, ilgili kan değeri düzenli olarak kontrol edilmelidir, zira bu virüs enfeksiyonu bu tedavi sürecinde yeniden etkinleşebilmektedir.
Diğer tedavilerin etkili olmadığı hastalarda alemtuzumab tedavisine % 37-48 oranında yanıt alınabilmiştir.
5.3 Allojenik nakil
Yaşı 50’yi geçmemiş (genel sağlık durumu belirleyicidir, yani „biyolojik yaş“) ağır ya da çok ağır aplastik anemi (SAA ya da vSAA) hastaları, doku uyumu yapıları (HLA) temelinde tam uyuştukları (HLA-özdeş) bir kardeş bağışçıya da sahiplerse, tercih edilen tedavi (birincil tedavi) allojenik nakil olmaktadır.
Yaşı 30’un altındaki hastalar, ailelerinde HLA-özdeş bir bağışçı bulunmaması halinde, akraba olmayan (yabancı) bir HLA-özdeş bağışçıdan da kök hücre alabilirler. Burada dikkat edilmesi gereken husus, hassas tipleme olarak tabir edilen (en az 10 HLA antijenli) uygulamada bağışçı ile alıcının birbiriyle tamamen uyumlu (özdeş) çıkmasıdır.
HLA-özdeş yabancı bağışçıdan nakilde komplikasyon oranı son yıllarda kayda değer oranda azalmıştır. İşte bu nedenledir ki HLA-özdeş yabancı bağışçıdan nakil, yaşı 50’yi aşmamış ve bir immünsupresif tedaviye de yanıt vermeyen hastalarda giderek daha sık başvurulan bir seçenek olmuştur.
Allojenik naklin hedefi, hastadaki işlev göremeyen kemik iliğinin yerine bir bağışçıdan alınacak sağlıklı kök hücreleri koymaktır. Bu maksatla ilk olarak, birtakım müdahalelerle (kemoterapi, antikor tedavisi, ışın tedavisi) hastanın kemik iliği imha edilir. Bu tedavi, nakilden hemen birkaç gün önce uygulanır.
Buna işleme paralel olarak akraba olan ya da olmayan sağlıklı bir bağışçıdan, yeni ve sağlıklı kök hücreler temin edilir.
Kök hücreler kemik iliği biyopsisi işlemiyle narkoz altında doğrudan kemik iliğinden alınabilmektedir. Kalça kemiğinin iliak kanat adlı bölgesine kemik iliği almak için biyopsi iğnesiyle girilmesi sonucunda, doku içinde kanamaya bağlı morluk ve ağrılar ortaya çıkabilir ve bunlar birkaç gün sürebilir. Ayrıca elbette genel narkoz riskleri de yine mevcuttur.
Alternatif olarak bağışçıya belirli gün sayısı boyunca şırıngalanacak bir ilaçla vücutta granülosit üretimi uyarılır (G-CSF). Bu sayede artan sayıda üretilen kan kök hücreleri kemik iliğinden kana geçer. Bu periferik kan kök hücreleri (PBSC) daha sonra kan plazması bağışındakine benzer özel bir cihazla kandan alınır (aferez). Bu işlemin sonrasında grip benzeri şikâyetler ve ağrılar yaşanabilmektedir.
Kök hücreleri doğrudan kemik iliğinden alma yöntemi kemik iliği nakli (KİN), aferez işlemiyle temin etme yöntemi kök hücre nakli (KHN) diye tanımlanır.
Bilimsel araştırmalara göre, perifer kan kök hücreleriyle uygulanan aplastik anemi tedavisinde akut veya kronik doku reddi tepkisi gibi komplikasyonlara artan oranda rastlanabilmektedir. Bu nedenle mümkünse doğrudan kemik iliğinden alınan kök hücrelerin tercih edilmesi önerilmektedir.
Kök hücreler, temin edilme yöntemlerinden bağımsız olarak, hastalığa yol açabilecek unsurlardan arındırılırlar. Bundan sonra, bağışlanan kök hücreler hastaya nakledilir. Naklin kendisi kan transfüzyonu gibi bir işlemdir. Her şey yolunda giderse, bağışçıdan gelen kök hücreler „çoğalır“ ve normal bir kemik iliği işlevini gerçekleştirip kan üretimini sağlar. Nakil, hastaneye en az 4 haftalık bir yatışı gerektirmektedir.
Nakil sırasında hasta, bakteri ve mantar enfeksiyonlarını önleyici (profilaktik) ilaçlar alır. Ayrıca belirli sayıda ay boyunca bağışıklık sistemini baskılayıcı bir kortizon preparatı, ör. prednizolon ve siklosporin (CsA) da kullanılacaktır.
Bu nakil sonucu yaşanması olası komplikasyonlar şunlardır:
- Kemoterapi sürecinde toksik yan etkiler
- Enfeksiyonlar
- Graft-versus-host hastalığı (GvHD), bkz. aşağıdaki bilgi kutusu
- Doku reddi
Graft versus host hastalığı (GvHD): Bağışçının bağışıklık sisteminin alıcının bedenindeki hücrelere saldırdığı durum. Bu hemen ve kısa süreli (akut) ya da zamanla ve uzun süreli (kronik) ortaya çıkabilir. Duruma göre bağışıklık sisteminin sürekli olarak baskılanması (immünsupresif tedavi) gerekebilir.
5.4 İlave tedavi seçenekleri
Danazol
Bazı aplastik anemi hastalarında kendisini normalden kısa kromozom uçları (telomerler) ile gösteren ve telomeropatiolarak adlandırılan, doğuştan gelen ender bir bozukluk söz konusu olmaktadır. Telomerlerin kısalması bir hücre bölünmesi bozukluğuna ve buna bağlı olarak da kemik iliğinde daha düşük miktarda kan hücresi üretilmesine yol açmaktadır.
Erkeklerdeki birincil seks hormonu olan testosteronun yapay türevi olan Danazol adlı ilacın telomer uzunluğunu arttırıcı bir etkisi olduğu belirlenmiştir. Bu da, semptomların hafifletilmesinden, kan üretiminin normale döndürülmesine varabilen bir iyileşme olanağı sunabilmektedir.
Eltrombopag (Revolade®)
Eltrombopag, 2015 yılından beri, aşağıdaki koşulları yerine getiren yetişkin edinilmiş ağır aplastik anemi (SAA) hastaları tarafından kullanılabilir:
- Ya hasta ilk olarak uygulanmış bir immünsupresif tedaviye yanıt alınmamış olmalı ya da
- Hâlihazırda yoğun bir tedavi görmüş olmalı ve
- Kemik iliği ya da kök hücre nakli için uygun olmamalı
Klinik araştırmalarda tedaviye yanıt alma oranının elverişli olması nedeniyle Eltrombopag ABD’de hATG ve CsA ile bir arada kullanılacak şekilde aplastik anemi hastalarına birincil tedavi olarak onay almıştır. Birincil tedavi onayı henüz AB’de mevcut değildir. Bununla birlikte Alman Hematoloji ve Tıbbi Onkoloji Derneği etkisi kanıtlanmış olan Eltrombopag’ın edinilmiş SAA/vSAA hastalarının birincil tedavisinde kullanımını kılavuz ilkelerinde önermektedir.
Eltrombopag kan kök hücreleri ve trombositlerin üretimine etki etmektedir. İlaçla trombosit ve kan üretimini (hematopoez) yöneten trombopoetin hormonu etkinleştirilir. SAA için etkin doz
150 mg/gündür. Eltrombopag kullanan çoğu hastanın gerek trombosit gerekse eritrosit ve nötrofil değerlerinde düzelme meydana geldiği tespit edilmiştir. Eltrombopag kullanımı kemik iliği hücreselliği temelinde de bir iyileşme veya normalleşme sağlamaktadır. Önceden düzenli transfüzyon gereksinimi duyan hastalarda bu gereksinimin ortadan kalkabildiği ya da en azından sıklığının azaldığı görülmektedir.
Diğerleri
Steroid-monoterapi veya hematopoetik büyüme faktörleri gibi, etkili olduğu kanıtlanmayan tedavilerden uzak durmakta fayda vardır, zira bunlar zaman kaybına neden olmakla kalmayıp, hastanın, etkili olduğu bilinen tedavi seçeneklerinden birisine başlama aşamasındaki koşullarını da belirgin ölçüde kötüleştirebilir.
5.5 Destekleyici tedavi
Enfeksiyonların önlenmesi ve tedavisi, kanamaların engellenmesi, kişiye özel transfüzyon stratejileri ve aşırı demir yüklenmesinin tedavisi destekleyici tedavide önemli rol oynar. Bu tedbirler geçtiğimiz yıllarda daha da iyi hale getirilmiştir ve bu sayede, tedaviye tam anlamıyla yanıt alınamayan vakalar dâhil olmak üzere aplastik anemiden ölen hastaların oranında düşüş gerçekleşmiştir.
Enfeksiyonlar
Ateşli enfeksiyonlarda derhal bir doktora başvurularak tanı ve tedavi süreçleri başlatılmalıdır.
Aşağıda belirtilen durumlarda, önleyici amaçla bakterilere karşı antibiyotik, mantarlara karşı da antimikotik tedavi anlamlı olabilir:
- Ağır nötropeni vakalarında (granülosit / nötrofil sayısı < < 0,5 G/l)
- Antitimosit globulin (ATG) ya da alemtuzumab tedavisi gören hastalarda başka (fırsatçı) patojenlere (ör. Pneumocystis jirovecii, sitomegalovirüs) karşı ilave önlemler alınmalıdır.
Granülosit / nötrofil sayısı düşük çıkan(< < 0,5 G/l) hastaların ayrıca aşağıdaki tedbirlere uymasında fayda olacaktır:
- Enfeksiyon hastalıklarına yakalanan insanlara yaklaşmamak
- Hayvanlarla yakın temastan kaçınmak
- Özellikle kış aylarında kalabalıktan uzak durmak
- El yıkama, ağız bakımı, çiğ gıdalarda tazeliğe ve temizliğe dikkat etmek gibi hijyen tedbirlerini uygulamak
- Mantar sporlarından sakınmak, özellikle bahçe işlerinden, organik çöp bidonunu temizlemekten, kompost aktarmaktan vb. uzak durmak
Ağır enfeksiyonlar gibi çok ender birtakım vakalarda, hematopoetik büyüme faktörleri G-CSF ya da GM-CSF ile vücudun kendi savunma sistemi uyarılabilir veya akyuvar (granülosit) konsantrelerinin transfüzyonu da denenebilir.
Bu konuda ilave bilgi için bakınız M. Exner ile A. Simon ve Alman Lösemi & Lenfoma Yardım Vakfı’nın (Almanca sunulan) broşürü „Enfeksiyonlar mı? Hayır, teşekkürler!“
Kanamalar
Aplastik anemi hastalarında, kan pulcuklarının sayısındaki düşüş nedeniyle, ağır, yaşamsal tehlike oluşturan kanamalar görülebilmektedir. Yaralanmalar veya ameliyatlara bağlı kanamalar daha yoğun veya uzun süreli yaşanabilir, hatta belirlenemeyen bir nedenle ani bir kanama da ortaya çıkabilir.
Bu durumda, mevcut trombositlerin işlevini ilaçlarla kısıtlamıyor olmak daha bir önem kazanmaktadır. İlgili ilaçlar, ör. trombosit agregasyon inhibitörleri, kan pulcuklarının topaklaşmasını, diğer bir deyişle pıhtılaşmayı önler.
Bu durumda, mevcut trombositlerin işlevini ilaçlarla kısıtlamıyor olmak daha bir önem kazanmaktadır. İlgili ilaçlar, ör. trombosit agregasyon inhibitörleri, kan pulcuklarının topaklaşmasını, diğer bir deyişle pıhtılaşmayı önler. Söz gelimi asetilsalisilik asit (ASA) gibi trombosit agregasyon inhibitörlerinin kullanımı bu yüzden, özellikle çok düşük trombosit düzeylerinin sergilendiği vakalarda çok dikkatli alınması gereken bir karardır.
Kanamalardan kaçınmada ve mevcut kanamaların tedavisinde başvurulan temel seçenek trombosit konsantresi transfüzyonudur.
Kanamalardan kaçınmada ve mevcut kanamaların tedavisinde başvurulan temel seçenek trombosit konsantresi transfüzyonudur.
Kan nakilleri (Transfüzyonlar)
Transfüzyonlar birçok hastada yeterli fiziksel dayanıklılık ve yaşam kalitesi sağlayabilmenin yanında kanama komplikasyonlarından kaçınabilmek için de gereklidir. İlgili belirtiler (anemi, kanamalar) karşısında, kan hücrelerinin eksikliğini geçici olarak giderirler. Bu kapsamda kan tamamen nakledilmeyip yalnız gereksinim duyulan hücre türü (alyuvarlar veya kan pulcukları) takviye edilir.
Bunun için ilkin, bağışlanan kanda bulaşıcı enfeksiyon olup olmadığı tespit edilir. Elverişli kan daha sonra akyuvarlardan arındırılır ve son olarak çeşitli kan bileşenleri birbirinden ayrılır. Aynı ailenin üyeleri bu tür bir kan bağışı için uygun değildir, zira yönlendirilmiş bağış tabir edilen bu tür bağışlar belirli risklere özellikle açıktır.
Alyuvar / eritrosit konsantreleri nakli (EK transfüzyonu)
Hastanın nakli iyi kaldırabilmesi için, kullanılan preparat yalnız kan grubuna (A, B, AB, 0) ve Rhesus etkenine göre seçilmekle kalmayıp, her bir preparat söz konusu hasta için özel olarak sınanmaktadır. Bu amaçla, kaldırılabilirliğin ölçüldüğü, çapraz karşılaştırma olarak nitelenen bir yöntemle hastanın kanı önce ayrı bir yerde eritrosit konsantresindeki (EK) kanla karıştırılıp incelenir. Özellikle de antikorlar mevcutsa uygun bir eritrosit konsantresi bulmak uzun sürebilir. Eğer hastada sitomegalovirüs (CMV) bulunmuyorsa ve daha sonra bir kemik iliği ya da kök hücre nakli yapılması olanak dahilinde ise, hastaya CMV-negatif konsantre verilmelidir.
İlke olarak eritrosit konsantreleri ölçülü kullanılmalıdır, aksi takdirde aşırı demir yüklenmesine yol açılabilir. Bir eritrosit konsantresi transfüzyonunun endikasyonları şöyle sıralanabilir:
- Bir eritrosit konsantresi transfüzyonunun endikasyonları şöyle sıralanabilir:
- Aşırı düşük bir hemoglobin düzeyi (< < 8 g/dl)
Transfüzyon tedavisi temel ilkesi:
Yeterli olacak en az miktarda!
Dolayısıyla, transfüzyon endikasyonu da aşağıdaki hususlar ışığında her bir hasta için özel olarak değerlendirilmelidir:
- Klinik belirtiler (ör. kalp atış hızı, solunum hızı, nefes darlığı, kanama belirtileri, ateş, enfeksiyon)
- Öznel şikâyetler (ör. kayda değer performans düşüklüğü, yorgunluk, takatsizlik, baş ağrısı, nabza paralel
kulak çınlaması) - Eşlik eden hastalıklar / hastalık öyküsü (ör. kalp yetmezliği, kanama)
- İlaçlar / tedaviler (ör. ATG tedavisi, cerrahi müdahale)
- İzleme ve kısa sürede transfüzyon olanakları (ayaktan / yatılı)
Ölçülü transfüzyon stratejisi özellikle allojenik nakil planlanan hastalar için önem taşır. Kök hücre nakli planlanıyorsa akrabalardan kan ürünü naklinden kesinlikle kaçınılmalıdır.
Kan pulcuğu / trombosit konsantreleri nakli (TK transfüzyonu)
Kanamalarda komplikasyonların önünü almak için kan pulcuğu konsantreleri (trombosit konsantreleri, TK) nakli yapılabilir. Düşük trombosit düzeylerinde kanamalar yaşamsal tehlike içeren akut acil vakalar olabileceği için, bunlara derhal müdahale şarttır. Trombosit düzeylerinin çok düşük olduğu vakalarda trombosit konsantreleri önleyici amaçlı da verilebilir. Kan pulcuklarının ömrü birkaç günle sınırlıdır. Bu nedenle, kemik iliğindeki trombosit üretiminin çok çok düşük olduğu veya hiç olmadığı durumlarda trombosit konsantrelerinin haftada birkaç kez verilmesi gerekli olabilir.
Trombositler HLA belirteci olarak anılan, insandan insana farklılık sergileyen doku özellikleri taşır. Kimi hastalarda antikorlar bu HLA belirteçlerine tepki verirler. Bu birdenbire, bir hastalık ya da gebelik sonrasında da oluşabilir. Bir Hastada bu tip HLA antikorları varsa, nakledilen kan pulcukları derhal imha edilecek ve trombosit konsantresi transfüzyonu sonrası yeterli düzeyde bir trombosit artışı elde edilemeyecektir. Bu hastalar için, elverişli HLA özelliklerine sahip bağışçılardan, özel, HLA uyumlu trombosit konsantreleri temin edilmelidir.
Bir trombosit konsantresi transfüzyonunun önerildiği koşullar şunlardır:
- Trombosit seviyesi< < 20 G/l ve ateş > > 38° C, enfeksiyonlar, kanama belirtileri veya şiddetli kanama öyküsü (DSÖ kanama derecesi 3 ya da 4) ve alloimmünizasyon (HLA-antikorları, yukarıya bakınız)
- Kanama tehlikesini arttıran bir risk (ör. ateş, enfeksiyonlar, şiddetli kanama öyküsü, alloimmünizasyon) söz konusu değilse, trombosit seviyesi< =< 5 G/l olduğu koşulda da transfüzyon yapılabilir. Bunun ön koşulları, düzenli ve sık kontroller (ör. haftada en az bir kez), kanama belirtileri (peteşi gibi) ile karşılaşılmaması ve bir kanama belirtisi görüldüğünde hızlı transfüzyon yapabilme olanağının bulunmasıdır.
- „Kişisel eşik değerli hastalar“: Birçok hastada sabit bir eşik değeri söz konusudur. Bu eşiğin altında şiddetli kanama belirtileri görülebilir.
- ATG tedavisi öncesinde ve bu tedavi sırasında da trombosit değeri 50 G/l düzeyine çıkarılabilir, zira ATGinfüzyonu hızlı bir trombosit yıkımına yol açabilmektedir.
- Herhangi bir ameliyat veya müdahale öncesinde, sorumlu doktora mutlaka aplastik aneminin varlığı bildirilmeli, mümkünse güncel kan değerleri de sunulmalıdır!
Aşırı demir yüklenmesi
Her bir eritrosit konsantresi takviyesi ile vücuda, besin yoluyla günde giren demir miktarının 100 katından fazlası girer. İnsan bedeni demiri aktif olarak atamadığı için, giren demir çeşitli organlarda, en başta karaciğerde, kalpte, böbrekte ve kemik iliğinde depolanır (bkz. Tablo 2) ve bunlara zarar verebilir. Aplastik anemi ve myelodisplastik sendrom (MDS) hastaları bir transfüzyon yapılmadan dahi aşırı demir yüklenmesi riskine maruzdur, çünkü bozulmuş kemik iliği işlevi yüzünden eritrosit üretimi düşmüş olup, mevcut demir yeni alyuvar üretiminde tam olarak kullanılamamaktadır.
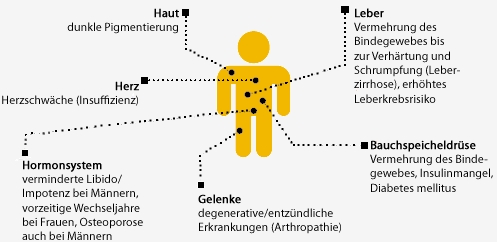
Tablo 2: Aşırı demir yüklenmesi üzerine oluşan komplikasyonlar
Genelde, tanıyı izleyen ilk aylarda, vücutta depolanan demir (ferritin) ya da karaciğer demiri, henüz fazlalık demirin atılmasını sağlayacak acil bir tedavi (şelasyon tedavisi) gerektirecek düzeye ulaşmamış olur. Bu yüzden, tedaviye başladıktan sonra en az bir 6 ay beklemekte fayda vardır. Süregelen düzenli transfüzyon gereksiniminde, 1.000 µg/l üzerindeki serum ferritin düzeyinde, bir şelasyon tedavisi gerekli olur. Bu, özellikle nakil adayları için geçerlidir, zira aşırı demir yüklenmesi ile, nakil sonucu ölüm (mortalite) ve hastalanma sıklığı (morbidite) oranlarında artış arasında bir paralellik göze çarpmaktadır.
Günümüzde aşırı demir yüklenmesi tedavisinde başvurulan ilaçlar genellikle gayet iyi kaldırılabilmektedir. Başlıca yan etkiler arasında bulantı, ishal ve böbrek işlevi bozukluğu sayılabilir, ancak tedavinin kesilmesiyle birlikte bu yan etkiler de ortadan kalkmaktadır.
Transfüzyona bağlı aşırı demir yüklenmesinde serum ferritin seviyesi 1.000 µg/l altında olunca, kişisel transfüzyongereksinimi de dikkate alınmak kaydıyla, tedavinin kesilmesi olasılığı değerlendirilebilir. Ancak bu mutlaka tedaviden sorumlu doktorun onayı üzerine gerçekleşmelidir.
Transfüzyon ihtiyacının ortadan kalkması ve kandaki hemoglobin düzeyinin yeterli olması durumunda kan alma tedavisi (kişiye bağlı olmak üzere, ör. her seferinde 100 ml gibi küçük miktarlar) aşırı demir yüklenmesine karşı etkili ve yan etkisi az olan bir tedavi seçeneği olarak önerilmektedir.
İlke olarak aşırı demir yüklenmesi düzenli olarak kontrol edilmeli ve gerekli durumda tedavi yeniden düzenlenmelidir.
Bu konuda ilave bilgi için bakınız Alman Lösemi & Lenfoma Yardım Vakfı’nın (Almanca sunulan) broşürü „Transfüzyona bağlı aşırı demir yüklenmesi“
Fiziksel etkinlik
Aplastik anemi hastalarında fiziksel etkinlik ve spor, kan değerlerine ve hastanın kendini nasıl hissettiğine göre anlamlı olabilir. Ancak hastanın fazla zorlanmamasına dikkat edilmelidir. Bu yüzden spor nabız kontrolü eşliğinde yapılmalıdır. Bu özellikle anemi vakalarında büyük önem taşır, zira eritrosit eksikliğinde vücut sık sık bu eksikliği kalp atım hızını arttırarak dengeleme eğilimi gösterir ki bu da kalbin daha fazla zorlanmasına yol açabilmektedir. Trombositopenide yaralanma tehlikesi olan, dövüş sporları ya da tırmanma gibi spor dallarından mutlaka uzak durulmalıdır.
Rehabilitasyon
Aplastik aneminin „normal“ yaşama alışıldığı gibi katılıma olanak tanımadığı koşulda bir rehabilitasyon tedbiri, ayaktan fizik tedavi ya da bir psikoloji veya psikoterapi desteği anlamlı olabilir. Bu seçenekler hastanın kişisel durumuna göre değerlendirilmelidir.
Yoğun tedavi tedbirleri planlanıyor ise, rehabilitasyon uygulamalarına da bu tedavilerin bitiminden sonra başlanması mantıklı olacaktır. Bunun dışında fizik tedavi ya da bir psikoloji veya psikoterapi desteği, tedaviye paralel olarak da fayda sağlayabilir.
Aplastik anemi hastası bir çocuğun immünsupresif tedavi ya da nakil sonrası yeniden toplumsal ortamlara girmesi sürecinde, ailenin maruz kaldığı yüksek psikososyal yük ışığında, bir çocuk onkolojisi rehabilitasyon merkezinde aile odaklı bir destek hizmeti almak da anlamlı olabilir.
6 Prognoz
Tanı konduğunda hastanın yaşı ne kadar küçük ve granülosit sayısı ne kadar yüksek olursa prognoz da o kadar iyi olmaktadır.
Aşağıda paylaşılan, çeşitli tedavilerden sonra hayatta kalmaya yönelik veriler istatistiksel nitelikli olup herhangi bir hastaya otomatikman uyarlanamaz. Bu listeleme sadece eldeki olanakların ve hayatta kalma şansının son yıllarda ne kadar geliştiğini sergileme amacıyla paylaşılmaktadır. Bu listeleme sadece eldeki olanakların ve hayatta kalma şansının son yıllarda ne kadar geliştiğini sergileme amacıyla paylaşılmaktadır. Burada ayrıntısına girilmeyen alt kümelerle sık sık karşılaşılmaktadır. Tüm özel tedavi türlerinde 20 yaş altı hastalar 20 yaş üstündekilere göre gözle görülür biçimde daha iyi sonuç almaktadır. Aynı şey 40/50 yaş altı hastalarla 40/50 yaş üstündekiler karşılaştırıldığında da görülmektedir. Kök hücre nakillerinde, kandan temin edilen periferik kök hücreler yerine doğrudan kemik iliğinden bağışlanan kök hücrelerle çok daha iyi sonuç alındığı göze çarpmaktadır.
Yayınlanan verilere göre, SAA/vSAA vakalarında çeşitli özel tedavi türleri için tedaviden 3-6 yıl sonra hayatta olma oranları şu şekildedir:
- Akraba olan HLA-özdeş bağışçıdan allojenik KHN sonrası 75-90%
- Akraba olmayan HLA-özdeş bağışçıdan allojenik KHN sonrası 65-73%
- ATG/CsA tedavisi sonrası 76-96%
7 Kayıt
PNH klonu tespit edilen hastalar Essen Üniversite Hastanesi’nde uluslararası PNH siciline (PNH Registry) kaydedilmektedir. Bu sayede bu grup AA hastaları hakkında daha fazla bulgu toplanabilmektedir.
Sorularınız olması durumunda lütfen e-posta kanalıyla Prof. Dr. med. Alexander Röth (alexander.roeth@uk-essen.de) ile bağlantıya geçiniz.
Telomeropatili hastalar ise Aachen Üniversite Hastanesi’ndeki telomeropati siciline kaydedilebilirler. AA hastalarının bu alt kümesi hakkında da böylece daha fazla bulgu toplanabilmektedir.
Sorularınız olması durumunda lütfen e-posta kanalıyla Prof. Dr. med. Tim H. Brümmendorf (tbruemmendorf@ukaachen.de) ile bağlantıya geçiniz.

